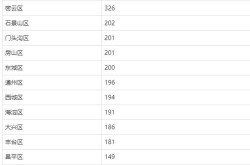
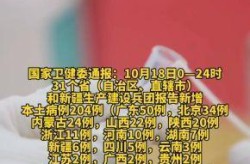
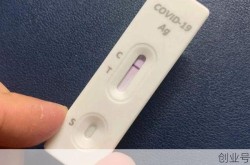
1确诊7次核酸均阴性(7次核酸检测才确诊)
1. 7次核酸检测均阴性,为何最终才确诊?
1.1 核酸检测的基本原理与意义
核酸检测是目前诊断新冠病毒感染最直接、最可靠的方法之一。通过采集鼻咽拭子、咽拭子或痰液等样本,检测其中是否含有新冠病毒的遗传物质RNA。这项技术在疫情防控中起到了关键作用,帮助快速识别感染者,实现“早发现、早隔离、早治疗”。然而,尽管它被广泛使用,仍存在一定的局限性。
1.2 假阴性现象的科学解释
假阴性指的是实际感染了病毒,但核酸检测结果却显示为阴性。这种情况并非罕见,尤其在病毒感染初期或病毒载量较低时更容易发生。造成假阴性的原因多种多样,包括采样不规范、试剂盒灵敏度不足、病毒变异等。这种现象让公众感到困惑,甚至对核酸检测的信任度下降。
1.3 7次核酸结果均为阴性的可能原因分析
当一个人经历了7次核酸检测仍为阴性,但最终却被确诊感染,背后往往有复杂的原因。可能是病毒在体内的排毒水平尚未达到检测阈值,也可能是采样方式不当,或者检测设备本身存在误差。此外,部分无症状感染者体内病毒浓度较低,导致多次检测未能捕捉到阳性信号。
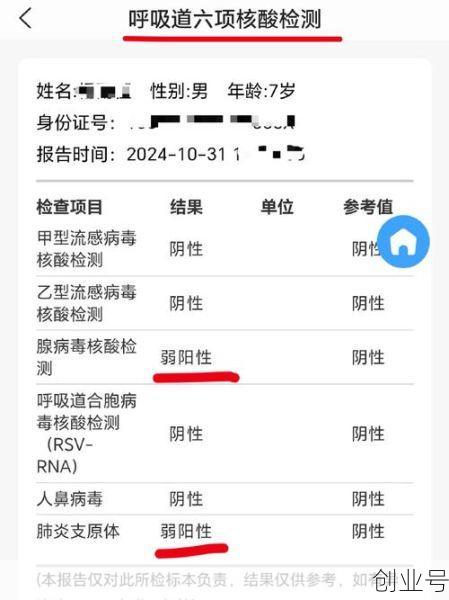
2. 核酸检测的局限性:假阴性与假阳性的科学探讨
2.1 假阴性与假阳性的定义及影响
假阴性是指一个人实际上感染了病毒,但核酸检测结果却显示为阴性。这种现象可能让患者错过最佳治疗时机,也增加了传播风险。相反,假阳性则是指一个人没有被感染,但检测结果显示为阳性。这不仅会给患者带来不必要的心理压力,还可能导致过度隔离和资源浪费。这两种情况都对疫情防控和个体健康管理构成挑战。
2.2 敏感度与特异度在核酸检测中的作用
敏感度指的是检测方法识别真正感染者的能力,而特异度则是指检测方法正确识别未感染者的能力。高敏感度的检测工具能更有效地发现潜在感染者,减少假阴性;高特异度则有助于避免误判,降低假阳性率。这两项指标是评估核酸检测质量的重要标准,直接影响诊断的准确性。
2.3 7次核酸检测仍为阴性的背后逻辑
7次核酸检测均为阴性,但最终确诊感染的情况虽然罕见,却并非不可能。这可能是因为病毒在体内的排毒水平波动,或者采样位置不够准确,导致多次检测未能捕捉到病毒的存在。此外,某些变异株的病毒载量较低,也可能让常规检测难以识别。这些因素叠加在一起,使得核酸检测的结果出现偏差,最终需要结合其他手段才能确认感染状态。
3. 病毒排毒水平与检测时间的关系
3.1 病毒在体内的动态变化过程
病毒进入人体后,会经历一个从潜伏到复制再到排毒的过程。这个过程中,病毒的载量并非一成不变,而是随着感染阶段的不同而波动。初期可能病毒数量较少,难以被检测到;随着时间推移,病毒不断复制,排毒水平逐渐升高,这时候更容易被核酸检测捕捉到。
3.2 早期排毒低导致核酸检测阴性
在感染的早期阶段,尤其是无症状感染者,体内的病毒浓度往往低于检测设备的灵敏度范围。这种情况下,即使体内存在病毒,核酸检测也可能显示为阴性。这解释了为何有些人多次检测结果均为阴性,但最终确诊为阳性。早期排毒水平低是造成假阴性的关键因素之一。
3.3 随着病程发展,病毒载量上升后检测转阳
随着病情进展,病毒在体内的复制速度加快,排毒水平显著提升。此时进行核酸检测,病毒载量达到或超过检测限,结果就会转为阳性。这也说明了为什么一些患者需要多次检测才能确认感染状态。检测时间的选择对结果有直接影响,过早检测可能无法准确反映真实情况。
4. 多次核酸检测后如何确诊?临床诊断方法解析
4.1 核酸检测阴性后的其他诊断手段
当核酸检测多次显示阴性,但临床怀疑感染时,医生会结合其他检测手段进行综合判断。比如血清学检测可以检测抗体的存在,帮助判断是否曾经感染过病毒。此外,影像学检查如胸部CT也能提供重要线索,尤其是对于有呼吸道症状的患者来说,肺部变化可能是感染的重要依据。
4.2 结核病与新冠检测的对比分析
结核病和新冠虽然都是呼吸道传染病,但两者的检测方法有所不同。核酸检测在结核病中主要用于确认分枝杆菌的存在,但其灵敏度相对较低,尤其在涂片阴性的病例中,可能需要结合培养或其他检测方式。相比之下,新冠核酸检测更为敏感,但也存在假阴性风险。因此,在某些情况下,即使核酸检测为阴性,仍需通过其他手段进一步确认。
4.3 临床症状与影像学检查在确诊中的作用
除了实验室检测,患者的临床表现也是诊断的重要参考。例如发热、咳嗽、乏力等症状,加上胸部影像学的变化,都能为医生提供关键信息。特别是在核酸检测结果反复为阴性的情况下,临床症状和影像学结果往往成为确诊的重要依据。这种多维度的诊断方式有助于提高准确率,避免漏诊或误诊。
5. 新型检测技术在提高诊断准确性方面的应用
5.1 POCT技术的优势与局限
POCT(即时检验)技术近年来在临床中广泛应用,它能够在短时间内提供检测结果,减少等待时间。相比传统实验室检测,POCT更适用于急诊、基层医疗和偏远地区。核酸检测的POCT设备灵敏度较高,能够快速识别病毒核酸,但其特异度相对较低,存在一定的假阳性风险。此外,POCT设备通常为封闭系统,操作简便,但也容易因操作不当或试剂问题导致污染,影响结果准确性。
5.2 高通量测序技术在复杂病例中的使用
对于一些难以通过常规检测手段确诊的病例,高通量测序技术成为重要的补充工具。该技术能够对病原体的全基因组进行分析,帮助识别罕见或变异的病毒株,尤其在疫情溯源和新型病毒检测中发挥关键作用。虽然高通量测序的准确率高,但其流程复杂、成本昂贵,且需要专业人员解读数据,因此并不适合大规模筛查,更适合在特殊情况下使用。
5.3 检测技术的选择与实际应用场景
不同检测技术各有优劣,选择合适的检测方法是提高诊断准确性的关键。对于日常筛查,核酸检测仍是主流,但需结合其他手段如影像学、血清学等进行综合判断。在复杂或疑难病例中,高通量测序可以作为辅助手段,帮助明确病因。而POCT技术则适合在资源有限或需要快速决策的场景中使用。合理配置不同技术,才能真正提升诊断效率和准确性。
6. 从7次核酸检测到确诊:医学与公众认知的启示
6.1 公众对核酸检测的认知误区
很多人认为,只要核酸检测结果为阴性,就代表完全没感染。这种想法其实存在偏差。核酸检测虽然灵敏度高,但并不能保证100%准确。尤其在病毒排毒初期或个体差异较大的情况下,可能出现假阴性结果。一些人因此产生误解,觉得检测结果不靠谱,甚至质疑医疗体系。实际上,这并非技术问题,而是生物学本身的复杂性所致。
6.2 医疗机构如何应对多次阴性后的确诊问题
面对多次核酸检测仍为阴性的情况,医疗机构需要更加细致地评估患者情况。医生会结合临床症状、流行病学史以及影像学检查等多方面信息进行综合判断。特别是在疫情高发期,即使核酸检测结果为阴性,也不能排除感染可能。医院内部也会建立更完善的流程,确保在疑似病例中不漏诊、不误诊,同时避免不必要的恐慌和资源浪费。
6.3 未来核酸检测技术的发展方向与改进空间
随着科技的进步,核酸检测技术也在不断优化。未来的检测方法可能会更加精准,减少假阴性的发生。例如,通过提高试剂灵敏度、优化采样方式、引入多点采样策略等方式,提升检测准确性。同时,人工智能和大数据分析也可能被应用于检测结果的辅助判断中,帮助医生更快做出决策。这些改进不仅有助于提升诊断效率,也能增强公众对核酸检测的信任感。
本文系作者个人观点,不代表本站立场,转载请注明出处!